Différences entre versions de « Dermatoporose »
Sauter à la navigation
Sauter à la recherche
| Ligne 28 : | Ligne 28 : | ||
purpura22.png|[[Purpura|Purpura par fragilité capillaire]] | purpura22.png|[[Purpura|Purpura par fragilité capillaire]] | ||
stel2.png|[[Cicatrices stellaires|Pseudo cicatrices stelaires]] | stel2.png|[[Cicatrices stellaires|Pseudo cicatrices stelaires]] | ||
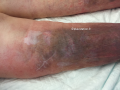
| − | + | Dermatoporose7.png|[[Hématome superficiel]] | |
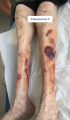
HDFSN8.png|[[Hématome disséquant]] | HDFSN8.png|[[Hématome disséquant]] | ||
</gallery> | </gallery> | ||
Version du 1 septembre 2020 à 19:59
La Dermatoporose correspond aux aspects cliniques et aux conséquences du vieillissement cutané
Généralités
- Le terme "Dermatoporose" proposé par Saurat[1], évoque un parallèle et renvoie à celui d'ostéoporose
- La dermatoporose est liée à une fragilité cutanée induite par le vieillissement de la peau
- Le vieillissement cutané peut être d'origines multiples
- - le vieillissement chronologique
- - le vieillissement hormonal
Aspect de la Dermatoporose
- La dermatoporose est surtout visible sur les zones exposées au soleil : avant-bras / mains / visage / face antérieure des jambes
- Le tableau clinique débute vers 60 ans mais n'est complet qu'entre 70 et 90 ans
- On décrit des signes cliniques et 4 stades cliniques
Signes cliniques
- Purpura22.png
- HDFSN8.png
Quatre stades cliniques
- Ces stades ont été proposés par Kaya et Saurat en 2007 [2]. Ils sont peu utilisés en pratique quotidienne
| Stade 1 | Stade 2 | Stade 3 | Stade 4 |
|---|---|---|---|
| Atrophie cutanée extrême | Lésions de stade 1 (+) | Lésions de stade 1/2 (+) | Lésions de stade 1/2/3 (+) |
| Purpura | Déchirures cutanées | Nombreuses déchirures cutanées | Hématome(s) disséquant(s) profond(s) |
| Pseudo-Cicatrices stellaires | Retard de cicatrisation |
Pronostic
Risque majeur d'apparition de plaies
- Ulcérations d'origine traumatique avec parfois des traumatismes minimes
- Plaies par déchirure cutanée ou hématome disséquant → nécessité d'une prévention primaire et secondaire
Retard de cicatrisation à prévoir si plaies sur dermatoporose
- Lié à l'atrophie cutanée : prolifération difficile et lente du tissu de granulation / épidermisation lente
- Lié aux comorbidités chez un patient âgé → comorbidités qui retentissent sur le processus de cicatrisation (pour en savoir plus → "Âge et cicatrisation")
Orientation thérapeutique
Dermatoporose sans ulcération
- Prévention des traumatismes
- Émollients
- Pas d'utilisation d'adhésif directement sur la peau
- ATTENTION au moyen de compression
- - La mise en place et le retrait des chaussettes peut provoquer des déchirures cutanées
- - Contre-indication des bandes à allongement long
- - Bien protéger les reliefs osseux / tendineux, et combler les creux pour limiter les risques de traumatismes cutanés
Dermatoporose avec ulcération
- Mêmes mesures de prévention pour éviter toute aggravation
- Détersion mécanique prudente : risque d'extension
- Détersion en milieu humide avec beaucoup de précaution → l'excès d'humidité peut altérer une peau déjà fragile
- Choix d'un pansement selon le niveau d'exsudat
- - Contre-indication des formes adhésives et aux hydrocolloïdes → risque de traumatisme au retrait
- - ATTENTION aux pansements occlusifs type hydrocellulaires (formes épaisses) → risque d’occlusion à l'origine de Dermatose Érosive et Pustuleuse de Jambe (DEPJ)
- - Privilégier : les interfaces siliconées ou lipidocolloïdes, les hydrocellulaires à absorption moyenne (formes minces / extra-minces / lite)