Hématome disséquant
Sauter à la navigation
Sauter à la recherche
Un Hématome Disséquant (HD) est un ulcère d'origine traumatique qui représente une complication sévère du tableau de dermatoporose
Définition
- Un HD est la conséquence d'une hémorragie diffuse intra et sous cutanée. L'hématome peut être en position sus-fasciale (entre fascia et hypoderme), ou en position sous-faciale (entre fascia et muscle)
- Sa formation est souvent rapide
- L'épidémiologie des HD est mal connue et probablement sous-estimée
- Un HD survient le plus souvent sur les membres inférieurs (c'est la forme décrite sur cette page), mais d'autres localisations peuvent se rencontrer : membres supérieurs, visage, tronc
Terrain et Mode de survenue
- Trois éléments concourent à la formation d'un HD
| Fragilité cutanée | Traumatisme | Traitement anticoagulant |
|---|
Fragilité cutanée
- Les HD surviennent le plus souvent chez des patients âgés avec une fragilité cutanée. L'HD fait partie des signes cliniques du tableau de dermatoporose
- Sur peau fragile, un HAD peut survenir soit spontanément, soit après un traumatisme
Traumatisme
- Même s'il n'est pas "obligatoire", un traumatisme, parfois minime, est noté très fréquemment
- Le traumatisme provoque une effraction vasculaire sur des vaisseaux à paroi fragilisée dans le contexte de vieillissement
- Le sang s'accumule dans un espace virtuel sus ou sous-fascial. La pression du volume sanguin dissèque progressivement les plans anatomiques. LE SANG s'insinue en profondeur et latéralement, provoquant cet aspect "disséquant""
Traitement
- Un traitement anticoagulant est souvent noté chez ces patients et joue un rôle aggravant
- - Anti-Vitamine K (AVK), en surdosage ou non : Préviscan / Sintrom / Coumadine
- - Anticoagulant Oraux d'action Directe (AOD) : Pradaxa / Xarelto / Eliquis
- - Héparine
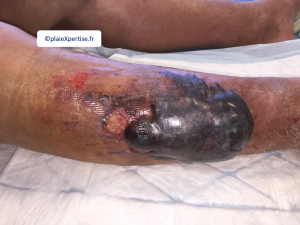
Aspect clinique
Forme débutante
- Apparition après un traumatisme d'une zone inflammatoire, érythémateuse, chaude, tendue qui peut en imposer pour un érysipèle
Trois présentations cliniques d'HD constitué
| HD fermé à toit nécrotique | HD fermé à toit NON nécrotique | HD ouvert |
|---|
Signes associés
- Conséquences hémodynamiques si le volume de l'hématome est important
Pronostic et Risques
Risques
- Choc hémorragique en cas d'hémorragie abondante
- Anémie
- Douleur dans les formes non ouvertes
- Syndrome des loges dans le cas d'hématome très abondant et compressif
- Rhabdomyolyse
Pronostic
- Il est en fonction de l'importance de l'hématome et des complications éventuelles évoquées
- Mais il est également lié
- - au terrain : il s'agit souvent de patients âgés, poly-pathologiques
- - aux complications du traitement : détersion chirurgicale sous anesthésie générale, alitement prolongé, hospitalisation, antibiothérapie, dénutrition ....
Examens complémentaires
Diagnostic essentiellement clinique
Imagerie
- Objectifs
- - Confirmer l'hématome dans les formes douteuses ou dans le cas de lésion de petite taille
- - Évaluer son volume
- - Évaluer son extension afin de discuter une prise en charge chirurgicale
- Quel examen ?
- - Échographie des parties molles
- - IRM
Bilan de retentissement et pré-transfusionnel
- - NFP : affirmer ou éliminer une anémie
- - INR : chez les patients sous traitement anti-vitamine K à la recherche d'un surdosage
- - Groupe sanguin et RAI si nécessité de transfusion
Orientation thérapeutique
Avis spécialisé souhaitable
- Urgence
- - Déglobulisation +/- choc hémorragique
- - Hémorragie non contrôlée
- - Syndrome compressif sans ischémie (syndrome des loges) ou avec ischémie (pouls non perçus)
- - Complication infectieuse
- Non urgent
- - Si le diagnostic est douteux
- - Si le diagnostic est avéré pour une évaluation initiale, discuter des explorations complémentaires, rechercher des complications et établir un projet thérapeutique cohérent
Prise en charge globale d'un Hématome Disséquant
Traitement anti-coagulant
- Discuter avec le prescripteur et selon l'indication : l'arrêt, la poursuite ou la modification du traitement
Calmer la douleur
Détersion
- Envisager systématiquement un geste de détersion chirurgicale ou mécanique : sans évacuation complète de l'hématome la cicatrisation sera retardée ou impossible
- La décision sera prise en fonction de l'importance de l'hématome, de son ancienneté, des possibilités chirurgicales et du souhait du patient
- Quelle équipe chirurgicale ? chirurgiens vasculaires / orthopédistes / plasticiens
- Une détersion chirurgicale d'HD est parfois délabrante → il faut envisager la suite de la prise en charge avant de proposer une détersion chirurgicale
- Il est tout à fait envisageable de contre-indiquer une détersion mécanique et/ou chirurgicale pour les HD de petite taille, ou chez des patients fragiles
Projet thérapeutique
- Dans les suites d'une détersion mécanique ou chirurgicale, il faudra prendre en charge une plaie cavitaire ou une perte de substance de taille variable
- On pourra discuter : cicatrisation dirigée ou TPN ( Thérapie à Pression Négative) / Greffe autologue
Prise en charge spécifique en fonction de la forme clinique
| HD fermé à toit nécrotique | HD fermé à toit NON nécrotique | HD ouvert |
|---|