Différences entre versions de « Abcès »
Sauter à la navigation
Sauter à la recherche
| Ligne 3 : | Ligne 3 : | ||
* L’abcès est une tuméfaction sous-cutanée inflammatoire marquée par l’apparition d’une douleur intense, | * L’abcès est une tuméfaction sous-cutanée inflammatoire marquée par l’apparition d’une douleur intense, | ||
| − | pulsatile et insomniante et qui correspond | + | pulsatile et insomniante et qui correspond à une accumulation de '''pus''' |
| − | * Le pus est un exsudat pathologique lié | + | * Le pus est un exsudat pathologique lié à une inflammation avec accumulation de polynucléaires altérés |
| − | * Selon l'origine de l'inflammation, on décrit | + | * Selon l'origine de l'inflammation, on décrit : |
::- des abcès d'origine infectieuse → le pus contient des germes en grande quantité | ::- des abcès d'origine infectieuse → le pus contient des germes en grande quantité | ||
| − | ::- des abcès | + | ::- des abcès aseptiques → le pus est stérile |
==Aspect clinique== | ==Aspect clinique== | ||
Version du 30 décembre 2020 à 16:22
un Abcès est une complication infectieuse possible des ulcères de jambe
Définition
- L’abcès est une tuméfaction sous-cutanée inflammatoire marquée par l’apparition d’une douleur intense,
pulsatile et insomniante et qui correspond à une accumulation de pus
- Le pus est un exsudat pathologique lié à une inflammation avec accumulation de polynucléaires altérés
- Selon l'origine de l'inflammation, on décrit :
- - des abcès d'origine infectieuse → le pus contient des germes en grande quantité
- - des abcès aseptiques → le pus est stérile
Aspect clinique
Forme typique
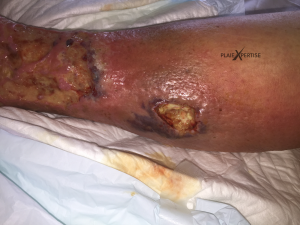
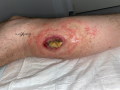
- Il se présente sous forme d'une tuméfaction inflammatoire douloureuse → la peau est surélevée, bombée, érythémateuse ( rouge-violette), chaude
- Aspect fluctuant à la palpation → le doigt perçoit des tissus mou dans lequel il peut s'enfoncer facilement
- En surface, il peut exister
- - une zone nécrotique de taille variable,
- - une fistulisation avec émission d'un liquide épais et nauséabond, le pus
- - parfois ce liquide a séché et on note la présence d'une croute au sommet de l'abcès
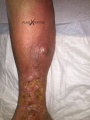
Forme atypique
- Avant la phase de collection, il existe une zone inflammatoire diffuse sans masse fluctuante
Comment diagnostiquer un abcès ?
La clinique est le plus souvent suffisante
Formes atypiques → échographie
Que faire devant un abcès ?
Chercher des signes de gravité → si présence un transfert aux urgences ou un appel au SAMU s'impose
- Hyperthermie
- Hémodynamiques : ↑ fréquence cardiaque / ↓ TA
- Signes de dermohypodermite bactérienne nécrosante ( fasciite) associée →
- Défaillance d'organe → insuffisance rénale
- Biologie → Hyper leucocytose / syndrome inflammatoire biologique
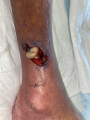
Mise à plat de l'abcès
- Cette mise à plat est indispensable avant de proposer des antibiotiques
Ne pas faire...
- Bricoler un abcès → ne pas percer à minima et appuyer autour pour faire sortir le pus
- - en appuyant on fragilise la paroi de la l'abcès avec risque d'effraction et diffusion de l'infection dans les tissus avoisinants
- Ne pas appuyer et prélever le pus en appliquant l'écouvillon sur la peau péri lésionnelle pour récuperer le pus
- - préférer un prélèvement à l'aiguille avec un cathéter fin
Qui et où ?
- En cas de besoin → diriger le patient vers un service d'urgence ou un Centre de Cicatrisation
- Si l'abcès est de grande taille ou si le patient est douloureux → mise à plat chirurgicale obligatoire
Comment ?
- Aseptie de surface
- Nécessité de réaliser une incision de surface pour ouvrir l'abcès et évacuer la totalité du pus
- Lavage et irrigation de la cavité
- Effraction des cavités et logettes purulents
- Prélèvement bactériologique
- SI hémostase satisfaisante → combler la cavité avec un poansement adapté
- - Alginate
- Pansement secondaire en fonction d ela taille de la lésion et de l'importance des exsudats
- - hydrocellulaire border
- Compression souhaitable sous réserve qu'elle soit bien tolérée
Antibiothérapie
- Une antibiothérapie peut être proposée après les prélèvements
- Selon les recommandations, une antibiothérapie à visée cutanée sera choisie[1]
| Traitement de 1ère intention | Si allergie à la pénicilline | Durée du traitement |
|---|---|---|
| Amoxicilline : 50 mg / kg / jour en 3 prises avec un maximum de 6 g/jour | Pristinamycine 1 g x 3 / jour | 7 jours |
| ou Clindamycine: 1.8 g / jour en 3 prises et jusqu'à 2.4 g / jour si poids > 100 kg |
Références
- ↑ www.has-sante.fr/upload/docs/application/pdf/2019-03/fiche_de_synthese_infections_cutanees_mel.pdf