Différences entre versions de « Dermo hypodermite bactérienne non nécrosante (érysipèle) »
Sauter à la navigation
Sauter à la recherche
| (39 versions intermédiaires par 3 utilisateurs non affichées) | |||
| Ligne 1 : | Ligne 1 : | ||
| − | La '''Dermo Hypodermite Bactérienne Non Nécrosante''' ( DHBNN) est une complication infectieuse des ulcères de jambe | + | La '''Dermo Hypodermite Bactérienne Non Nécrosante''' (DHBNN) est une [[Complications des ulcères de jambe|complication]] infectieuse des ulcères de jambe |
==Définition== | ==Définition== | ||
| − | [[Fichier: | + | [[Fichier:Erysipèle4.png|vignette| [[Erysipèle - Galerie|Plus de photos]] ]] |
| − | * La DHBNN est également connue sous le nom d''''érysipèle''' | + | * La DHBNN est également connue sous le nom d''''érysipèle''' |
| − | * Il s'agit d'une pathologie infectieuse qui | + | * Il s'agit d'une pathologie infectieuse qui atteint les couches superficielles de la peau, le [[derme]] et l'[[hypoderme]] |
| − | * Son évolution non nécrosante permet de la | + | * Son évolution '''non nécrosante''' permet de la différencier de la deuxième forme de Dermo hypodermite bactérienne, la [[Dermo Hypodermite Bactérienne Nécrosante|Dermo hypodermite bactérienne nécrosante]] (DHBN) |
| − | * | + | * Elle affecte principalement le membre inférieur mais peut toucher n’importe quelle partie du corps, notamment le visage |
| − | * ''Attention: nous n'évoquerons dans cette page que la DHBNN de jambe'' | + | * La prise en charge des DHBN a fait l'objet, en 2019, d'une [https://www.has-sante.fr/upload/docs/application/pdf/2019-03/fiche_de_synthese_infections_cutanees_mel.pdf recommandation de bonne pratique de la Haute Autorité de Santé] <ref>www.has-sante.fr/upload/docs/application/pdf/2019-03/fiche_de_synthese_infections_cutanees_mel.pdf</ref> |
| + | |||
| + | * ''Attention : nous n'évoquerons dans cette page que la DHBNN de jambe'' | ||
==Physiopathologie== | ==Physiopathologie== | ||
| Ligne 17 : | Ligne 19 : | ||
====Microbiologie==== | ====Microbiologie==== | ||
| − | * La DHBNN est principalement due au streptocoque β-hémolytique du groupe A. | + | * La DHBNN est principalement due au streptocoque β-hémolytique du groupe A. La sensibilité de ces bactéries à la pénicilline est de 100 % |
| − | * | + | * Les manifestations cliniques, parfois particulièrement intenses, sont liées à un phénomène de "super-antigène" responsable d'une réponse inflammatoire importante |
| + | |||
| + | * Il y a finalement peu de prolifération bactérienne, ce qui explique la faible positivité des hémocultures | ||
====Histoire naturelle==== | ====Histoire naturelle==== | ||
| − | * Le germe pénètre le plus souvent par une porte d'entrée cutanée | + | * Le germe pénètre, le plus souvent, par une porte d'entrée cutanée |
::- soit une vaste lésion type ulcère de jambe | ::- soit une vaste lésion type ulcère de jambe | ||
| − | ::- soit | + | ::- soit à partir d'une plaie de très petite taille : piqûre d'insecte, intertrigo inter-orteil , soins de pédicurie... |
::- parfois, la porte d'entrée n'est pas retrouvée à l'examen clinique | ::- parfois, la porte d'entrée n'est pas retrouvée à l'examen clinique | ||
| Ligne 33 : | Ligne 37 : | ||
====Facteurs favorisants==== | ====Facteurs favorisants==== | ||
| − | * | + | * Antécédents personnels de DHBNN |
| − | * Obésité ( IMC > 30) | + | * Obésité (IMC > 30) |
| − | * Œdème chronique et | + | * Œdème chronique et lymphœdème |
| − | ==Tableau clinique== | + | ==Tableau clinique : quand évoquer une DHBNN ?== |
| − | [[Fichier: | + | [[Fichier:Erysipèle3.png|vignette|[[Erysipèle - Galerie|Plus de photos]]]] |
| − | * Classiquement on parle d'un tableau de '''Grosse Jambe Rouge Aiguë Fébrile''' marqué par les éléments suivants | + | * Classiquement on parle d'un tableau de [[Grosse jambe rouge|'''Grosse Jambe Rouge Aiguë Fébrile''']] marqué par les éléments suivants |
====Apparition brutale ==== | ====Apparition brutale ==== | ||
| − | * Classiquement, la DHBNN survient en quelques heures | + | * Classiquement, la DHBNN survient en quelques heures accompagné de fièvre parfois élevée et de frissons |
| − | * La fièvre est souvent élevée | + | * La fièvre est souvent élevée, accompagnée de frissons. Mais elle peut manquer ou être masquée par une prise de paracétamol ou d'anti-inflammatoire non stéroïdien |
====Placard inflammatoire sur la jambe ==== | ====Placard inflammatoire sur la jambe ==== | ||
| − | * Érythème | + | * Érythème bien limité et chaud à la palpation. Ce placard inflammatoire est souvent d'un seul tenant, rarement discontinu et habituellement unilatéral |
* Œdème | * Œdème | ||
| − | * Douleur variable avec parfois un prurit | + | * [[Douleur]] variable avec parfois un prurit |
| − | * Absence de pus | + | * Absence de pus |
====Signes associés==== | ====Signes associés==== | ||
| − | * Purpura: des éléments pétéchiaux peuvent être visibles en périphérie du placard inflammatoire | + | * [[Purpura]] : des éléments pétéchiaux peuvent être visibles en périphérie du placard inflammatoire |
| + | |||
| + | * [[Bulles]] à contenu clair ou hémorragiques sont parfois présentes | ||
| + | |||
| + | * Une "trainée " de lymphangite peut être notée le long du trajet lymphatique en face interne de jambe et de cuisse | ||
| − | * | + | * Des adénopathies sont parfois palpées en inguinal |
| − | + | ====Signes négatifs==== | |
| − | * | + | * Absence de [[nécrose]] et de signe de choc → la présence de ces signes doit faire d'emblée évoquer une '''forme nécrosante''' ([[Dermo Hypodermite Bactérienne Nécrosante|DHBN]]) |
| + | <gallery> | ||
| + | Erysipèle1.png | ||
| + | Erysipèle2.png | ||
| + | Erysipèle3.png | ||
| + | Erysipèle4.png | ||
| + | Erysipèle5.png | ||
| + | Erysipèle6.png | ||
| + | Erysipèle7.png | ||
| + | </gallery> | ||
| − | ==Conduite | + | ==Conduite à tenir devant une suspicion de Dermo Hypodermite Bactérienne Non Nécrosante== |
===Affirmer le diagnostic=== | ===Affirmer le diagnostic=== | ||
| − | * Le diagnostic de DHBNN est essentiellement clinique | + | * Le diagnostic de DHBNN est essentiellement clinique |
| − | * Il n'est pas nécessaire de faire de prélèvement bactériologique local | + | * Il n'est pas nécessaire de faire de [[Prélèvements bactériologiques|prélèvement bactériologique]] local |
| − | * La recherche d'un syndrome inflammatoire biologique par la mesure du taux de CRP | + | * La recherche d'un syndrome inflammatoire biologique par la mesure du taux de CRP n'est pas indispensable |
| − | * On délimitera | + | * On délimitera les bords du placard inflammatoire avec un marqueur (accord du patient nécessaire) afin de suivre l'évolution |
| − | * On recherchera la porte d'entrée: dans le cas d'une DHBNN associée | + | * On recherchera la porte d'entrée : dans le cas d'une DHBNN associée à un ulcère de jambe, la plaie est probablement l'origine de cette complication infectieuse. Néanmoins, on recherchera un intertrigo inter-orteil associé afin de la prendre en charge |
===Éliminer d'autres diagnostics=== | ===Éliminer d'autres diagnostics=== | ||
| + | |||
| + | =====Autres Dermo Hypodermite Bactériennes===== | ||
| + | |||
| + | * Pathologies d'inoculation → [[Morsures]] / Piqûres | ||
| + | |||
| + | * DHBNN à 'Staphylocoque aureus'' s'étendant à partir d'un mal perforant diabétique ou d'un point d'injection, avec présence de pus | ||
=====Dermo hypodermite non bactérienne===== | =====Dermo hypodermite non bactérienne===== | ||
| − | * Devant un tableau de "grosse jambe rouge aiguë" , on évoquera | + | * Devant un tableau de "grosse jambe rouge aiguë", on évoquera : |
::- une thrombose veineuse profonde | ::- une thrombose veineuse profonde | ||
| − | ::- une pathologie d'inoculation dans un contexte souvent évident : morsure, | + | ::- une pathologie d'inoculation dans un contexte souvent évident : [[Morsures|morsure]], piqûre |
::- un eczéma aigu | ::- un eczéma aigu | ||
| − | * Dans une forme chronique | + | * Dans une forme chronique de " grosse jambe rouge ", on n'évoquera pas le diagnostic de DHBNN |
| − | ::- la [[Hypodermite chronique|dermo hypodermite | + | ::- la [[Hypodermite chronique|dermo hypodermite chronique]] de l'insuffisance veineuse est souvent prise pour un "érysipèle chronique" : le tableau est bien différent et répond rapidement à une compression |
===Rechercher des signes gravité=== | ===Rechercher des signes gravité=== | ||
| − | + | [[Fichier:DHBNN.png|vignette]] | |
| − | * La présence de ces différents signes | + | * La présence de ces différents signes impose de prendre un avis spécialisé ou d'adresser le patient dans un service d'urgence |
====Des signes généraux de choc ou de sepsis ==== | ====Des signes généraux de choc ou de sepsis ==== | ||
| Ligne 110 : | Ligne 133 : | ||
====Des signes de gravité locale==== | ====Des signes de gravité locale==== | ||
| − | * L'apparition ou l'aggravation des signes suivants, y compris après l'instauration d'un traitement antibiotique, doit alerter | + | * L'apparition ou l'aggravation des signes suivants, y compris après l'instauration d'un traitement antibiotique, doit alerter : |
===== Extension rapide===== | ===== Extension rapide===== | ||
| − | * D'où l'importance de marquer les bords du placard inflammatoire. Une extension de l’inflammation au delà des marques est un signe de gravité potentiel | + | * D'où l'importance de marquer les bords du placard inflammatoire. Une extension de l’inflammation au delà des marques est un signe de gravité potentiel |
| − | =====Douleur très | + | =====[[Douleur]] très intense===== |
| − | =====Signes | + | =====Signes cutanés ===== |
| − | * Lividité et/ou cyanose : la peau devient | + | * Lividité et/ou cyanose : la peau devient pâle, marbrée, signant un état d'ischémie |
| − | * Crépitation sous cutanée: à la palpation de la peau on entend un crépitement qui signe la présence de bulles d'air | + | * Crépitation sous-cutanée : à la palpation de la peau on entend un crépitement qui signe la présence de bulles d'air |
* Hypo ou anesthésie cutanée | * Hypo ou anesthésie cutanée | ||
| Ligne 128 : | Ligne 151 : | ||
* Infiltration cutanée au delà des limites du placard inflammatoire | * Infiltration cutanée au delà des limites du placard inflammatoire | ||
| − | * Apparition de zones de nécrose | + | * Apparition de zones de [[nécrose]] |
| + | |||
| + | ==Prise en charge d'une DHBNN== | ||
| + | |||
| + | ===Critères d’hospitalisation=== | ||
| + | |||
| + | =====En urgence===== | ||
| + | |||
| + | * Critères de gravité : signes généraux et/ou locaux | ||
| + | |||
| + | * Risque de décompensation d'une co-morbidité (diabète / insuffisance cardiaque ou rénale sévère) | ||
| + | |||
| + | * Obésité | ||
| + | |||
| + | * Âge > 75 ans et/ou patient âgé poly-pathologique | ||
| + | |||
| + | =====Hospitalisation secondaire===== | ||
| + | |||
| + | * Absence d'évolution après 48 heures d'antibiotiques et/ou extension | ||
| + | |||
| + | ===Antibiothérapie=== | ||
| + | |||
| + | * Elle est indispensable et doit être débutée le plus rapidement possible | ||
| + | |||
| + | {| class="wikitable" | ||
| + | |- | ||
| + | ! '''Traitement de 1ère intention''' !! '''Si allergie à la pénicilline''' !! '''Durée du traitement''' | ||
| + | |- | ||
| + | | Amoxicilline : 50 mg / kg / jour en 3 prises avec un maximum de 6 g/jour || [[Pristinamycine]] 1 g x 3 / jour || 7 jours | ||
| + | |- | ||
| + | | || ou Clindamycine: 1.8 g / jour en 3 prises et jusqu'à 2.4 g / jour si poids > 100 kg || | ||
| + | |} | ||
| + | |||
| + | ===Soins locaux=== | ||
| + | |||
| + | * Aucune indication pour une antibiothérapie locale ni aux antiseptiques +++++ | ||
| + | |||
| + | * Soins d'ulcère de jambe : il est indispensable d'éviter les pansements humides et les pansements adhésifs. On privilégiera, au moins temporairement, les pansements secs et absorbants | ||
| + | |||
| + | * Voir [[Erysipèle et ulcère de jambe - Fiche pratique|Fiche Pratique]] | ||
| + | |||
| + | ===Mesures d'accompagnement=== | ||
| + | |||
| + | * Lutter contre l’œdème (source de récidive) | ||
| + | |||
| + | ::- repos avec surélévation de la jambe | ||
| + | |||
| + | ::- bandes de compression à [[Bandes à allongement court|allongement court]] dès l'amélioration de la [[douleur]] | ||
| + | |||
| + | * Prophylaxie des Thromboses Veineuses Profondes | ||
| + | |||
| + | * Vérifier et mettre à jour la [[Vaccination anti tétanique|vaccination anti-tétanique]] | ||
| + | |||
| + | ===Prévention des récidives === | ||
| + | |||
| + | * Prise en charge des facteurs de risque : obésité / porte d'entrée / œdème | ||
| + | |||
| + | * Une antibio-prophylaxie ne sera proposée qu'après 2 épisodes de DHBNN dans l'année écoulée et si présence de facteurs de risque non contrôlables | ||
| + | |||
| + | {| class="wikitable" | ||
| + | |- | ||
| + | ! '''Traitement de 1ère intention''' !! '''Si allergie à la pénicilline''' !! '''Durée du traitement''' | ||
| + | |- | ||
| + | | Benzathine benzyl pénicilline G (retard) : 2.4 millions d'unités en IM toutes les 2 à 4 semaines|| Azythromycine : 250 mg / jour || A évaluer en fonction de l'évolution des facteurs de risque de récidive | ||
| + | |- | ||
| + | | ou Pénicilline V : 1 à 2 millions UI / jour selon le poids en 2 prises || || | ||
| + | |} | ||
| + | |||
| + | ===Évolution d'une DHBNN=== | ||
| + | |||
| + | =====Amélioration progressive sous traitement antibiotique===== | ||
| + | |||
| + | * Sous traitement bien conduit et repos jambes allongées pour limiter l’œdème, le placard inflammatoire, après une période d'extension, se limite et disparaît progressivement | ||
| + | |||
| + | * La disparition de la fièvre est progressive | ||
| + | |||
| + | * Une desquamation peut apparaître | ||
| + | |||
| + | =====Complications===== | ||
| + | |||
| + | ::- Sepsis / Choc septique / Choc toxinique : rare si traitement adapté | ||
| + | |||
| + | ::- Décompensation de co-morbidités : diabète / insuffisance rénale / insuffisance cardiaque | ||
| + | |||
| + | ::- Abcès cutané | ||
| + | |||
| + | =====Récidive===== | ||
| + | |||
| + | * La récidive est une des "complications" les plus fréquentes. Le taux de récidive est estimé à 12 % à 6 mois et à 30 % à 3 ans<ref>Eriksson B et al. Erysipelas: clinical and bacteriologic spectrum and serological aspects. Clin Infec Dis 1996;23:1091-8.</ref> <ref>Cricks B et al. Erysipelas: epidemiological, clinical and therapeutic data (111 cases) . Ann Derrmatol Venereol 1991;118:11-6</ref> ( | ||
==Références== | ==Références== | ||
| + | |||
| + | [[Catégorie:Dermo hypodermite]] | ||
Version actuelle datée du 25 mars 2023 à 19:50
La Dermo Hypodermite Bactérienne Non Nécrosante (DHBNN) est une complication infectieuse des ulcères de jambe
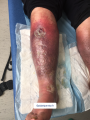
Définition
- La DHBNN est également connue sous le nom d'érysipèle
- Il s'agit d'une pathologie infectieuse qui atteint les couches superficielles de la peau, le derme et l'hypoderme
- Son évolution non nécrosante permet de la différencier de la deuxième forme de Dermo hypodermite bactérienne, la Dermo hypodermite bactérienne nécrosante (DHBN)
- Elle affecte principalement le membre inférieur mais peut toucher n’importe quelle partie du corps, notamment le visage
- La prise en charge des DHBN a fait l'objet, en 2019, d'une recommandation de bonne pratique de la Haute Autorité de Santé [1]
- Attention : nous n'évoquerons dans cette page que la DHBNN de jambe
Physiopathologie
Microbiologie
- La DHBNN est principalement due au streptocoque β-hémolytique du groupe A. La sensibilité de ces bactéries à la pénicilline est de 100 %
- Les manifestations cliniques, parfois particulièrement intenses, sont liées à un phénomène de "super-antigène" responsable d'une réponse inflammatoire importante
- Il y a finalement peu de prolifération bactérienne, ce qui explique la faible positivité des hémocultures
Histoire naturelle
- Le germe pénètre, le plus souvent, par une porte d'entrée cutanée
- - soit une vaste lésion type ulcère de jambe
- - soit à partir d'une plaie de très petite taille : piqûre d'insecte, intertrigo inter-orteil , soins de pédicurie...
- - parfois, la porte d'entrée n'est pas retrouvée à l'examen clinique
Facteurs favorisants
- Antécédents personnels de DHBNN
- Obésité (IMC > 30)
- Œdème chronique et lymphœdème
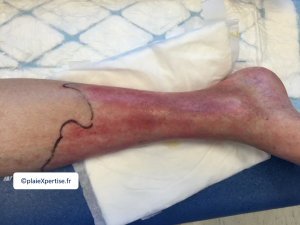
Tableau clinique : quand évoquer une DHBNN ?
- Classiquement on parle d'un tableau de Grosse Jambe Rouge Aiguë Fébrile marqué par les éléments suivants
Apparition brutale
- Classiquement, la DHBNN survient en quelques heures accompagné de fièvre parfois élevée et de frissons
- La fièvre est souvent élevée, accompagnée de frissons. Mais elle peut manquer ou être masquée par une prise de paracétamol ou d'anti-inflammatoire non stéroïdien
Placard inflammatoire sur la jambe
- Érythème bien limité et chaud à la palpation. Ce placard inflammatoire est souvent d'un seul tenant, rarement discontinu et habituellement unilatéral
- Œdème
- Douleur variable avec parfois un prurit
- Absence de pus
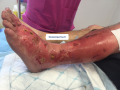
Signes associés
- Purpura : des éléments pétéchiaux peuvent être visibles en périphérie du placard inflammatoire
- Bulles à contenu clair ou hémorragiques sont parfois présentes
- Une "trainée " de lymphangite peut être notée le long du trajet lymphatique en face interne de jambe et de cuisse
- Des adénopathies sont parfois palpées en inguinal
Signes négatifs
- Absence de nécrose et de signe de choc → la présence de ces signes doit faire d'emblée évoquer une forme nécrosante (DHBN)
Conduite à tenir devant une suspicion de Dermo Hypodermite Bactérienne Non Nécrosante
Affirmer le diagnostic
- Le diagnostic de DHBNN est essentiellement clinique
- Il n'est pas nécessaire de faire de prélèvement bactériologique local
- La recherche d'un syndrome inflammatoire biologique par la mesure du taux de CRP n'est pas indispensable
- On délimitera les bords du placard inflammatoire avec un marqueur (accord du patient nécessaire) afin de suivre l'évolution
- On recherchera la porte d'entrée : dans le cas d'une DHBNN associée à un ulcère de jambe, la plaie est probablement l'origine de cette complication infectieuse. Néanmoins, on recherchera un intertrigo inter-orteil associé afin de la prendre en charge
Éliminer d'autres diagnostics
Autres Dermo Hypodermite Bactériennes
- Pathologies d'inoculation → Morsures / Piqûres
- DHBNN à 'Staphylocoque aureus s'étendant à partir d'un mal perforant diabétique ou d'un point d'injection, avec présence de pus
Dermo hypodermite non bactérienne
- Devant un tableau de "grosse jambe rouge aiguë", on évoquera :
- - une thrombose veineuse profonde
- - une pathologie d'inoculation dans un contexte souvent évident : morsure, piqûre
- - un eczéma aigu
- Dans une forme chronique de " grosse jambe rouge ", on n'évoquera pas le diagnostic de DHBNN
- - la dermo hypodermite chronique de l'insuffisance veineuse est souvent prise pour un "érysipèle chronique" : le tableau est bien différent et répond rapidement à une compression
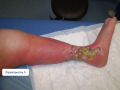
Rechercher des signes gravité
- La présence de ces différents signes impose de prendre un avis spécialisé ou d'adresser le patient dans un service d'urgence
Des signes généraux de choc ou de sepsis
Des signes de gravité locale
- L'apparition ou l'aggravation des signes suivants, y compris après l'instauration d'un traitement antibiotique, doit alerter :
Extension rapide
- D'où l'importance de marquer les bords du placard inflammatoire. Une extension de l’inflammation au delà des marques est un signe de gravité potentiel
Douleur très intense
Signes cutanés
- Lividité et/ou cyanose : la peau devient pâle, marbrée, signant un état d'ischémie
- Crépitation sous-cutanée : à la palpation de la peau on entend un crépitement qui signe la présence de bulles d'air
- Hypo ou anesthésie cutanée
- Infiltration cutanée au delà des limites du placard inflammatoire
- Apparition de zones de nécrose
Prise en charge d'une DHBNN
Critères d’hospitalisation
En urgence
- Critères de gravité : signes généraux et/ou locaux
- Risque de décompensation d'une co-morbidité (diabète / insuffisance cardiaque ou rénale sévère)
- Obésité
- Âge > 75 ans et/ou patient âgé poly-pathologique
Hospitalisation secondaire
- Absence d'évolution après 48 heures d'antibiotiques et/ou extension
Antibiothérapie
- Elle est indispensable et doit être débutée le plus rapidement possible
| Traitement de 1ère intention | Si allergie à la pénicilline | Durée du traitement |
|---|---|---|
| Amoxicilline : 50 mg / kg / jour en 3 prises avec un maximum de 6 g/jour | Pristinamycine 1 g x 3 / jour | 7 jours |
| ou Clindamycine: 1.8 g / jour en 3 prises et jusqu'à 2.4 g / jour si poids > 100 kg |
Soins locaux
- Aucune indication pour une antibiothérapie locale ni aux antiseptiques +++++
- Soins d'ulcère de jambe : il est indispensable d'éviter les pansements humides et les pansements adhésifs. On privilégiera, au moins temporairement, les pansements secs et absorbants
- Voir Fiche Pratique
Mesures d'accompagnement
- Lutter contre l’œdème (source de récidive)
- - repos avec surélévation de la jambe
- - bandes de compression à allongement court dès l'amélioration de la douleur
- Prophylaxie des Thromboses Veineuses Profondes
- Vérifier et mettre à jour la vaccination anti-tétanique
Prévention des récidives
- Prise en charge des facteurs de risque : obésité / porte d'entrée / œdème
- Une antibio-prophylaxie ne sera proposée qu'après 2 épisodes de DHBNN dans l'année écoulée et si présence de facteurs de risque non contrôlables
| Traitement de 1ère intention | Si allergie à la pénicilline | Durée du traitement |
|---|---|---|
| Benzathine benzyl pénicilline G (retard) : 2.4 millions d'unités en IM toutes les 2 à 4 semaines | Azythromycine : 250 mg / jour | A évaluer en fonction de l'évolution des facteurs de risque de récidive |
| ou Pénicilline V : 1 à 2 millions UI / jour selon le poids en 2 prises |
Évolution d'une DHBNN
Amélioration progressive sous traitement antibiotique
- Sous traitement bien conduit et repos jambes allongées pour limiter l’œdème, le placard inflammatoire, après une période d'extension, se limite et disparaît progressivement
- La disparition de la fièvre est progressive
- Une desquamation peut apparaître
Complications
- - Sepsis / Choc septique / Choc toxinique : rare si traitement adapté
- - Décompensation de co-morbidités : diabète / insuffisance rénale / insuffisance cardiaque
- - Abcès cutané
Récidive
- La récidive est une des "complications" les plus fréquentes. Le taux de récidive est estimé à 12 % à 6 mois et à 30 % à 3 ans[2] [3] (
Références
- ↑ www.has-sante.fr/upload/docs/application/pdf/2019-03/fiche_de_synthese_infections_cutanees_mel.pdf
- ↑ Eriksson B et al. Erysipelas: clinical and bacteriologic spectrum and serological aspects. Clin Infec Dis 1996;23:1091-8.
- ↑ Cricks B et al. Erysipelas: epidemiological, clinical and therapeutic data (111 cases) . Ann Derrmatol Venereol 1991;118:11-6